1. De meest relevante punten
- Leishmaniasis wordt veroorzaakt door Leishmania-parasieten, overgebracht door de zandvlieg.
- Er zijn drie vormen van leishmaniasis: cutane leishmaniasis, mucocutane leishmaniasis en de systemische ziekte viscerale leishmaniasis.
- Leishmaniasis is in Nederland een importziekte die steeds vaker gezien wordt, o.a. onder Nederlandse militairen die uitgezonden zijn geweest naar Irak en Afghanistan.
- Denk aan cutane leishmaniasis bij een niet-genezend ulcus bij een risicopatiënt (uitgezonden militair, vluchtelingen, maar ook toeristen).
- Cutane leishmaniasis is self-limiting, maar behandeling is meestal wenselijk om littekenvorming te beperken. Bij de mucocutane vormen is behandeling altijd noodzakelijk.
- Bij vermoeden van (muco)cutane leishmaniasis kan het best doorverwezen worden naar een dermatoloog voor een correcte bioptafname en de juiste behandelingskeuze.
- Viscerale leishmaniasis (kala-azar) is levensbedreigend en dient altijd te worden verwezen naar en behandeld te worden door een internist-infectioloog.
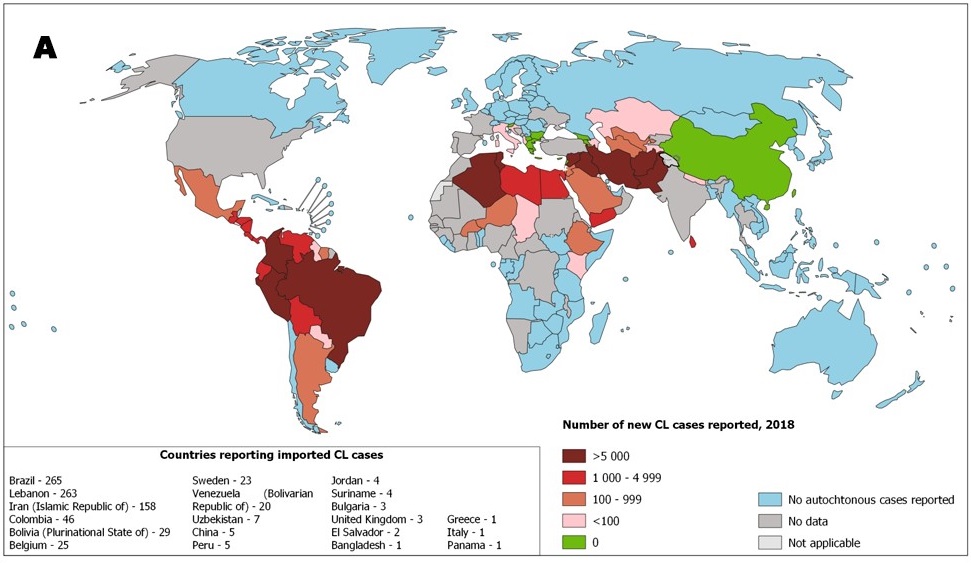
- Wereldwijd voorkomen (endemisch in > 100 landen), geschat lijden wereldwijd 12 miljoen mensen aan enige vorm van leishmaniasis (1,5 – 2 miljoen nieuwe gevallen).
- Mucocutane leishmaniasis komt vrijwel alleen voor in Centraal- en Zuid-Amerika.
- In Europa komt leishmaniasis voor rondom de Middellandse Zee en op de eilanden in de Middellandse Zee. Cutane- en viscerale leishmaniasis komen hier beiden voor, in vergelijkbare percentages. De incidentie neemt toe en er wordt voorspeld dat o.a. onder invloed van klimaatverandering de incidentie zal blijven toenemen.
- 90% Van de cutane leishmaniasis gevallen komt voor in Afghanistan, Algerije, Brazilië, Iran, Peru, Saudi-Arabië en Syrië.
- 90% Van de mucocutane leishmaniasis gevallen komt voor in Brazilië, Bolivia en Peru.
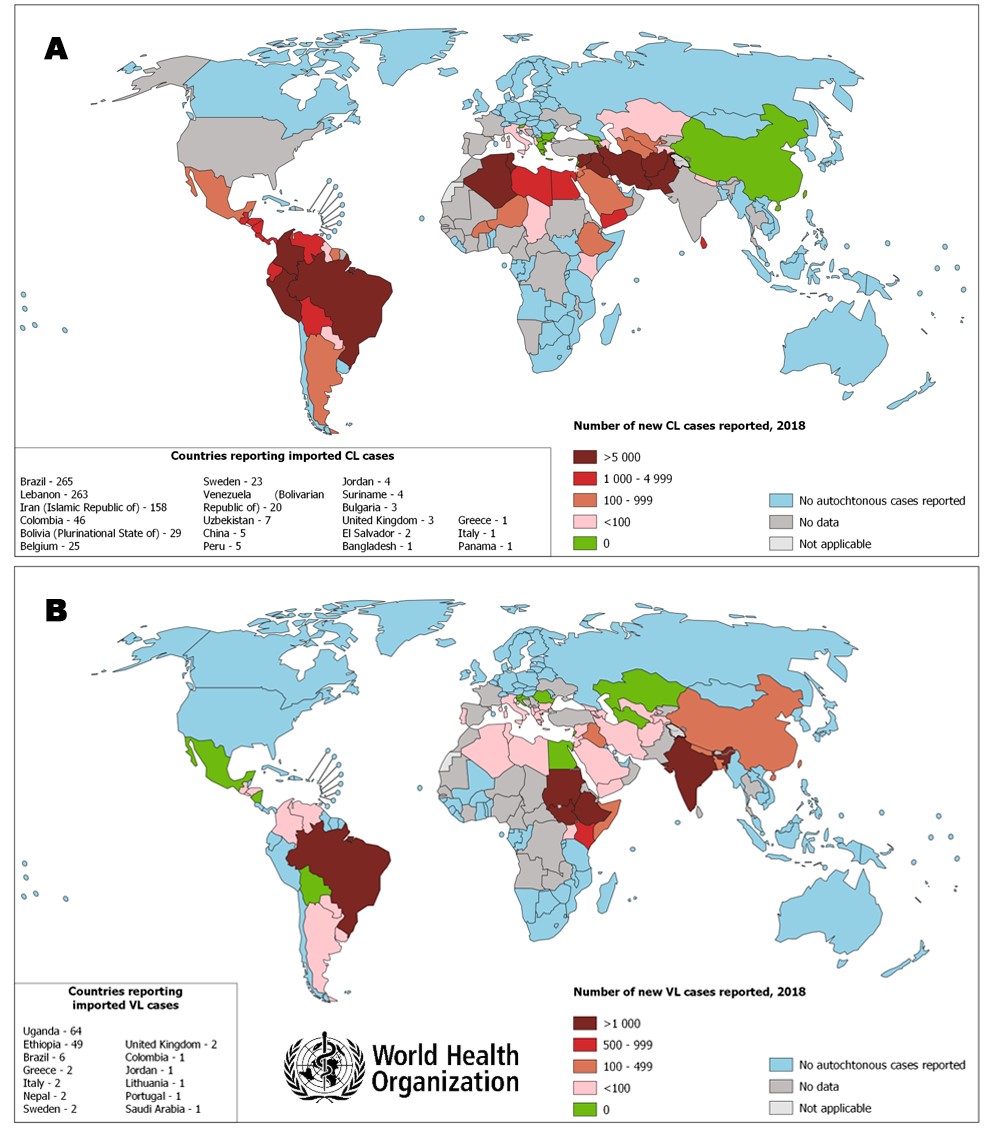
- 90% Van de viscerale leishmaniasis gevallen komt voor in Bangladesh, India, Nepal, Sudan en Brazilië.
- Leishmaniasis kan bij patiënten van verschillende achtergronden onder verschillende namen bekend staan. Voorbeelden bij cutane leishmaniasis: oriental sore, Delhi boil, Baghdad boil (Azië); pian bois, bush yaws, uta, chiclero ulcus (Zuid-Amerika). Mucocutane leishmaniasis: espundia (Zuid-Amerika). Viscerale leishmaniasis: kala-azar, black fever, dum-dum fever.
Nederland:
- De ziekte wordt in Nederland alleen als importziekte gezien (geen meldingsplicht). Militairen die op uitzending zijn geweest (o.a. Irak en Afghanistan) vormen, evenals migranten, een risicogroep.
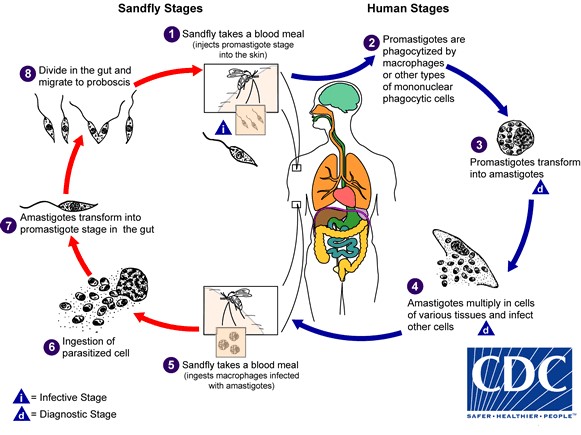
- Leishmaniasis is een parasitaire infectie, veroorzaakt door Leishmania parasieten (eencellige organismen binnen de groep protozoa).
- Er zijn meer dan twintig verschillende soorten Leishmaniae bekend die infectieus zijn voor mensen.
- Leishmania parasieten worden van dieren (vooral honden, hondachtigen en knaagdieren, maar ook hoefdieren, luiaarden en apen) op de mens overgebracht, waarbij de zandvlieg de vector is.
- De zandvliegjes (niet in Nederland voorkomend) zijn erg klein (ongeveer 2 – 4 mm), vliegen geruisloos en de steek is nauwelijks voelbaar. De meeste zandvliegjes rusten overdag op schaduwrijke plaatsen en zijn vooral actief tussen zonsondergang en zonsopkomst.
- Eenmaal in de huid worden de parasieten door macrofagen opgenomen.
- Afhankelijk van de soort Leishmania, de biologische eigenschappen van de vector en de genetische predispositie van de gastheer, ontstaan de verschillende ziektebeelden.
- Asymptomatisch: 10 – 65% bij inwoners van hoogendemische gebieden.
- Bij cutane leishmaniasis beperken de ziekteverschijnselen zich tot de huid. De parasiet kan zich via de lymfebanen verspreiden.
- Bij mucocutane leishmaniasis verspreidt de parasiet zich hematogeen van de huid naar de slijmvliezen.
- Bij viscerale leishmaniasis verspreidt de parasiet zich via het mononucleair fagocytensysteem en nestelt de parasiet zich vooral in de milt, de lever en het beenmerg.
- Cutane leishmaniasis (CL)
- Na een incubatietijd van één week tot enkele maanden ontstaat eerst een niet-pijnlijke papel of nodulus op de insteekplaats.
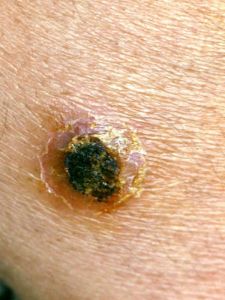
- Afhankelijk van het subtype van de verwekker kan er een natte (meest voorkomend, zeker in Zuid-Amerika) en droge variant ontstaan op de insteekplaats.
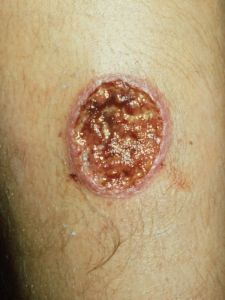
- De natte variant laat een ovaalvormig ulcus zien met centrale verweking, soms opgeworpen rand en een korst van opgedroogd exsudaat. Het ulcus kan goed granulerend ogen maar desondanks niet genezen. Er kan hierbij ook een lokale lymfangitis optreden. De laesie is in principe niet pijnlijk, tenzij er sprake is van bacteriële superinfectie.
- De droge vorm begint als nodus, neemt toe in grootte en laat dan schilfering zien. Deze vorm wordt vaker gezien in Europa, Afrika en Azië.
Bron: www.huidziekten.nl. De droge variant is links te zien, de natte variant rechts
- CL geneest gewoonlijk vanzelf binnen één tot achttien maanden, maar kan wel aanzienlijke littekenvorming veroorzaken.
- De aangedane huid bevindt zich meestal op het hoofd (aangezicht), de armen, handen en benen; op de plekken waar de zandvliegen hebben gestoken. Er kunnen ook secundaire infecties van de wond optreden.
- Na genezing van een Leishmania-infectie wordt men meestal immuun voor de verwekker, maar niet voor andere species.
- Bij patiënten met slechte cellulaire afweer (hiv) kunnen multipele papels en nodi ontstaan, verspreid over het hele lichaam, met daarin veel Leishmania parasieten: diffuus cutane leishmaniasis. Dit heeft een geringe tot afwezige genezingstendens. Komt voor in Ethiopië en Soedan en in Venezuela, Brazilië en de Dominicaanse Republiek. Kan verward worden met lepromateuze lepra.
- Mucocutane leishmaniasis (MCL)
- Komt hoofdzakelijk voor in Brazilië, Peru en Bolivia.
- Maanden en zelfs jaren na genezing van de primaire huidlaesie, ontstaan bij 1 – 5% van de geïnfecteerden laesies van de slijmvliezen van neus, neusseptum, mond en keel. Zelden zijn het slijmvlies van de ogen of genitalia aangedaan.
- Infiltratie en ulceratie kunnen tot ernstige misvormingen leiden.
- Obstructie en secundaire infecties van de luchtwegen zijn potentieel letaal.
- Viscerale leishmaniasis (VL; kala-azar)
- Potentieel fatale, ernstige vorm van leishmaniasis. Systemische ziekte, geen huidziekte.
- Incubatietijd van 10 dagen tot meer dan 10 jaar (meestal 2 – 6 maanden). Kan latent aanwezig zijn bij patiënten die (eerder) woonzaam waren in endemisch gebied (vergelijkbaar met tuberculose) en heractiveren bij bijvoorbeeld immunosuppressie.
- Parasieten nestelen zich in interne organen (o.a. lever en milt).
- Symptomen: irregulaire, geprotraheerde (> 2 weken) koorts, splenomegalie (nagenoeg altijd), malaise, anorexie.
- Soms: hepatomegalie, anemie, epistaxis, diarree, lymfadenopathie, pancytopenie en hypergammaglobulinemie.
- Syptomen verergeren langzaam progressief over een periode van maanden tot jaren.
- VL geeft immuunsuppressie met secundair bacteriële infecties (o.a. dysenterie, pneumonie en TBC).
- Post-kala-azar dermale leishmaniasis
- Ontstaat na genezing van VL, vooral bij patiënten uit Sudan (60%) en India/Bangladesh (10 – 20%).
- Onbekende etiologie.
- Maculaire, nodulaire of papuleuze rash in het gezicht.
- Anamnese
- land van herkomst
- risicofactoren: reisanamnese, militaire dienst, migrant
- cutane leishmaniasis: niet genezende wond, langdurig (ondanks behandeling)
- viscerale leishmaniasis: vermagering, algemene symptomen
- co-morbiditeiten (voornamelijk hiv of andere redenen tot immuunsuppressie)
- vraag ook familieleden naar symptomen
- Lichamelijk onderzoek
- cutane laesie: niet-pijnlijk, niet-genezend indurerend ulcus
- mucocutane laesie: niet-pijnlijke ulcera in neus- en mondslijmvlies
- viscerale leishmaniasis: zieke patiënt, koorts (irregulair), constitutionele symptomen, (hepato-)splenomegalie, lymfadenopathie. Cave bacteriële superinfectie
- Diagnostiek(Muco-)cutane leishmaniasis
- Microscopisch onderzoek (Giemsakleuring) of PCR op huid-/slijmvliesmateriaal.
- Bij diffuus cutane leishmaniasis: onderzoek naar hiv en/of andere redenen voor immunosuppressie kan geïndiceerd zijn
Viscerale leishmaniasis
-
- Serologisch onderzoek, direct agglutination test (DAT) of Giemsakleuring op weefselbiopt (milt, beenmerg, lymfeklier).
- Onderzoek naar hiv en/of andere redenen voor immunosuppressie kan geïndiceerd zijn
- Preventie
- Bestrijden van de gastheer, gesloten kleding dragen, muskietennetten (echter, zandvliegen zijn kleiner dan muggen en kunnen soms door net heen), DEET en met permethrine-geïmpregneerde kleding (conform algemene anti-muggenmaatregelen voor reizigers).
- Therapie
- Sterk afhankelijk van lokale richtlijnen en type parasiet.
- Verwijzing
- Overweeg altijd verwijzing, voor correcte bioptafname en behandelkeuze (afhankelijk van Leishmania subspecies)
- Bij cutane en mucocutane leishmaniasis: verwijs naar dermatoloog. In Nederland is de zorg voor CL en MCL gecentraliseerd in het AMC Amsterdam en het Erasmus MC in Rotterdam. Bij MCL zal in veel gevallen door de dermatoloog ook de KNO en de internist-infectioloog ingeschakeld worden.
- Bij viscerale leishmaniasis: verwijs naar internist-infectioloog, met spoed. Bij voorkeur naar een academisch centrum. Het AMC Amsterdam heeft, gezien de aanwezigheid van het Tropencentrum en de aanwezigheid van tropendermatologen, de meest ruime ervaring met VL.
- Beeching N, Gill G. Tropical Medicine – Lecture notes (7th edition). Chichester: Wiley Blackwell, 2014. p 70-81
- CDC: Parasites – Leishmaniasis.
- Eddleston M, Davidson R, Brent A, Wilkinson R. Oxford Handbook of Tropical Medicine (3rd edition). Oxford: Oxford University Press; 2008. p 566-567, p 712-715.
- Grobusch MP et al. AMC Richtlijn Behandeling van Importziekten en Parasitaire infecties. AMC; 2017
- Medecins sans Frontiers. Clinical guideline – Diagnosis and treatment manual (Chapter 6: Parasitic diseases).
- Mekkes J. Leishmaniasis.
- LCI Richtlijn Leishmaniasis.
- De Wild M, Wiersma FH, Wolfs TFW, et al. Cutane Leishmaniasis bij een Syrische vluchteling. Ned Tijdschr Geneesk 2016;160:D429
- Palma D, et al. Trends in the Epidemiology of Leishmaniasis in the City of Barcelona (1996–2019). Vet. Sci. 2021
- Zijlstra EE. Viscerale leishmaniasis (kala-azar). Tijdschr. Infect. 2019 14(1):3-10
leishmaniasis, leishmania, kala-azar, zandvlieg, sandfly, ulcus, huid, cutaan, antimoon