1. De meest relevante punten
- Deze tekst is een aanvulling op de NHG standaard ‘het SOA consult’.
- Voor effectieve voorlichting hierover kan het beste worden samengewerkt met vertegenwoordigers van migrantenorganisaties.
- Het merendeel van de mensen gaat met vragen over SOA’s en hiv naar de huisarts.
- Naar schatting 12% van de mensen met hiv in Nederland weet dit niet, omdat ze nooit op hiv zijn getest.
- Te laat diagnosticeren is de belangrijkste factor geassocieerd met morbiditeit en overlijden door hiv. Risicopatiënten in de huisartsenpraktijk moet daarom een hiv-test worden aangeboden.
- Denk bij monucleosis infectiosa-achtige klachten bij hoog-risico-groepen ook aan acute hiv. Een patiënt die seropositief is voor hiv verwijst de huisarts voor controle en behandeling naar één van de 24 hiv-behandelcentra.
- Tijdige behandeling maakt niet dat de hiv-infectie genezen kan worden, maar wel dat patiënten lang en gezond kunnen leven. Een hiv-infectie wordt een chronische ziekte.
- Los van de behandeling en controles in de 2e lijn kan de huisarts, net als bij andere chronische zieken, een belangrijke rol spelen in de psychosociale begeleiding (informatie, veilig vrijen en mantelzorg).
- Culturele opvattingen en taboe rond hiv leiden vaak tot slecht opvolgen van behandeladviezen.
- Voorlichtingsmateriaal over hiv in meerdere talen is te vinden op Zanzu.nl
Internationaal:
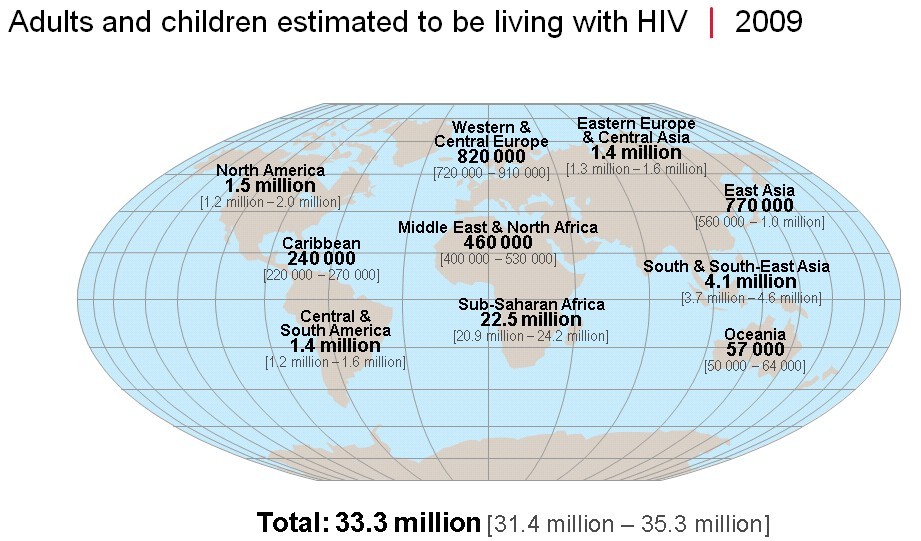
- Volgens schattingen van de WHO zijn er wereldwijd ruim 37,7 miljoen mensen met het hiv-virus besmet, waarvan 1,7 miljoen kinderen (2020).
- 73% Van alle mensen met hiv gebruikt antiretrovirale therapie.
- 53% van de mensen met hiv zijn vrouw/meisje.
- In 2020 werden 1,5 miljoen mensen geïnfecteerd met het virus. Hiv-1 komt wereldwijd voor, met de hoogste prevalenties in Afrika ten zuiden van de Sahara en in Zuidoost-Azië. Hiv-2 komt met name voor in West-Afrika.
- De prevalentie is met 0,2% in Europa relatief laag.
- De laatste jaren neemt het aantal hiv-besmettingen onder injecterende drugsgebruikers en prostituees in Rusland, Estland, Letland en de Oekraïne sterk toe. Ook onder kinderen en vrouwen.
Nederland:
- De geschatte prevalentie van hiv is 0,14. Er wordt geschat dat er in Nederland ongeveer 1.700 mensen zijn die nog niet weten dat ze hiv-positief zijn.
- Het aantal bekende hiv-geïnfecteerden in Nederland per december 2019 wordt geschat op 23.700, waarvan er ruim 20.000 in zorg zijn bij een hiv-behandelcentrum. Het betreffen bijna 17.000 mannen en bijna 4.000 vrouwen.
- 47% Van alle nieuwe heteroseksuele hiv-geïnfecteerden in Nederland heeft een migratie achtergrond, m.n. uit sub-Sahara Afrika.
- Bijna alle kinderen bij wie in Nederland hiv wordt ontdekt zijn kinderen van wie ouders afkomstig zijn uit een hiv-endemisch gebied. Hiv-screening onder zwangere vrouwen in Amsterdam liet een prevalentie zien van 0,17%.
- Aantal nieuwe hiv-infecties per jaar in 2019 in Nederland: 580.
- Hiv-infectie ten gevolge van een prikaccident in Nederland is voor zover bekend nooit beschreven. Ook wereldwijd is het aantal hiv-infecties door prikaccidenten relatief beperkt.
- Risicogroepen:
- Mannen die seks hebben met mannen (MSM) – grootste groep in Nederland
- Personen afkomstig uit, of met een partner uit, hiv-endemisch gebied (Sub-Sahara-Afrika, Zuidoost-Azië, Midden-Oost-Europa, Oost-Europa, GOS-landen)
- Personen met wisselende onbeschermde heteroseksuele contacten
- Intraveneuze druggebruikers en hun seksuele partners
- Ontvangers van ongecontroleerde bloed- en donorproducten (in Nederland, Europa en Verenigde Staten wordt dit altijd gecontroleerd)
- Kinderen van hiv-positieve moeders
Verwekker:
- Er zijn 2 types: hiv-1 en hiv-2. Hiv-1 is de meest voorkomende vorm.
- Hiv-2 leidt tot een minder frequente en langzamere progressie naar aids. Dubbelinfecties kunnen voorkomen.
Pathogenese:
- Hiv dringt na introductie in het lichaam binnen in de CD4 T-lymfocyten. De infectie kan vervolgens jarenlang latent aanwezig zijn. Als door voortdurende virusreplicatie de immuunrespons tegen de met hiv-besmette CD4-lymfocyten afneemt, leidt dit tot cellulaire immuundeficiëntie. Dit maakt de patiënt vatbaar voor opportunistische infectie en aids.
Besmettingsweg:
- Overdracht kan plaatsvinden via:
- Bloed(-producten), (prikaccidenten)
- Sperma
- Andere genitale vloeistoffen. Verticale transmissie: bevalling en moedermelk. In Nederland betreft dit vooral kinderen van wie de ouders afkomstig zijn uit hiv-endemisch gebied.
- Transplantatieweefsel (met uitzondering van cornea)
- Overdracht via speeksel, traanvocht, urine en ontlasting bij de mens is niet bewezen.
- Porte d’entree:
- Contact met besmette lichaamsvloeistoffen via slijmvliezen of beschadigde huid
- De transmissiekans per heteroseksueel contact wordt geschat op 0,01 – 0,2%. Voor anaal contact wordt dit geschat op 0,1 – 3%. De transmissiekans neemt toe bij:
- Ontvangend anaal geslachtsverkeer
- Seks tijdens menstruatie
- Aanwezigheid van andere, met name ulceratieve, soa
- Hoge viral load bij de index
- Risico-verlagende factoren voor verkrijgen en transmissie van hiv-infectie:
- Circumcisie voor mannen (verkleint reservoir, vooral belangrijk bij vaginale penetratie)
- Volgens voorschrift innemen van antivirale therapie en daardoor ondetecteerbare viral load
- N=N: niet meetbaar = niet overdraagbaar. Hiv is niet overdraagbaar als het onderdrukt of niet meetbaar is.
- Pre-expositie profylaxe (PrEP)
Incubatietijd:
- Periode tussen hiv-besmetting en acuut retroviraal syndroom: meestal twee tot vier weken.
- Periode tussen hiv-besmetting en seroconversie (window fase): meestal vier tot zes weken, in zeer zeldzame gevallen meer dan zes maanden mogelijk.
- Periode tussen hiv-besmetting en diagnose aids: varieert van minder dan een jaar tot meer dan vijftien jaar. De mediane incubatietijd bij volwassenen bedroeg acht tot tien jaar. Door de mogelijkheid van behandeling met antiretrovirale middelen is de progressie naar aids zeer sterk geremd.
- Acute hiv-infectie
- 50 – 70% Van de mensen met hiv-1 ontwikkelt een acute hiv-infectie, ook wel acuut retroviraal syndroom genoemd.
- Dit is een acuut ziektebeeld met één of meer van de volgende symptomen: algehele malaise, hoofdpijn, koorts, lichtschuwheid, lymfadenopathie, moeheid, pijn achter de ogen, spierpijn, zere keel, perifere neuropathie en maculopapulaire huiduitslag.
- Doorgaans mild en self-limiting. Genezing na gemiddeld 1-2 weken.
- Latente infectie
- Vaak asymptomatisch, maar niet altijd.
- Soms klachten van moeheid, lymfadenopathie, gewichtsverlies, koorts, diarree en nachtzweten.
Bij onderstaande aandoeningen kan worden gedacht aan een latente hiv-infectie:
-
- Hiv-indicator ziekten: orofaryngeale candida, herpes zoster, ernstig seborroïsch eczeem, aanwezigheid van hepatitis C en/of andere soa’s.
- Aids
Aids kan zich presenteren met een scala aan ziektebeelden waarbij de afname van het immuunsysteem de oorzaak is. Op de voorgrond staan opportunistische infecties, neurologische ziektebeelden en kwaadaardige nieuwvormingen:
-
- Opportunistische infecties, zoals: Candida oesophagitis, tuberculose, gedissemineerde herpes infecties, pneumocystis-infectie en cerebrale toxoplasmose.
- Neurologische ziektebeelden: perifere neuropathie en hiv-encefalopathie (hiv-dementie).
- Kwaadaardige nieuwvormingen: Cervixcarcinoom, Kaposi-sarcoom (Humaan Herpesvirus-8 geassocieerd) en lymfomen.
Diagnostiek:
- Uit studies blijkt dat MSM vaker gediagnosticeerd worden tijdens routinecontroles in de public health, terwijl de diagnose hiv bij migranten vaker gesteld wordt in het ziekenhuis, waar zij gezien worden vanwege gezondheidsproblemen.
- Een migrant is gemiddeld 8 jaar in Nederland voordat de diagnose hiv gesteld wordt.
- Bij hiv wordt serologisch onderzoek verricht op antistoffen tegen hiv en het p24-antigeen (combotest).
- Met de nieuwe generatie tests is een hiv-infectie meestal na enkele weken aantoonbaar, maar als windowfase houdt men 3 maanden aan.
- Bij een 1e positieve uitslag verricht het laboratorium een confirmatietest
- Voor aanvullende informatie over diagnostiek: zie LCI richtlijn hiv-infectie.
Behandeling:
- Iedere patiënt met hiv-infectie (onafhankelijk van aantal CD4+-lymfocyten) komt in aanmerking voor verwijzing naar één van de 24 hiv-behandelcentra voor antiretrovirale therapie. Hiermee wordt de kans op ziekte, overlijden en overdracht van het virus verminderd.
- Een patiënt die goed ingesteld is op antiretrovirale behandeling en een ondetecteerbare viral load heeft, kan hiv niet overdragen.
- Hiv-indicatorziekten worden normaal behandeld. Neem in dit geval contact op met het hiv-behandelcentrum voor controle van de viral load.
- Vaccinatie beleid
- Vaccinatie tegen hepatitis A en B wordt aangeraden aan hiv-positieven met risico op infectie, zoals: sterk wisselende seksuele contacten, werken in de gezondheidszorg of co-infectie met hepatitis C
- Jaarlijkse vaccinatie tegen influenzavirus wordt aangeraden
- Pneumokokkenvaccinatie kan overwogen worden bij een gestoorde immuniteit
- Overleg laagdrempelig met het hiv behandelcentrum
- Cultureel bepaalde ideeën over de oorzaak en mogelijke behandeling, spelen bij hiv een grote rol en leiden vaak tot het niet navolgen van richtlijnen voor preventie (bv de mythe dat een maagd de man kan genezen van hiv) en tot het slecht innemen van de medicatie.
- Alhoewel er bijvoorbeeld in Afrikaanse gemeenschappen voldoende bewustzijn over hiv en aids is, leidt dit niet altijd tot bewustzijn van het eigen risico op het oplopen/verspreiden van een hiv-infectie. Mede daarom komt preventief gedrag vaker neer op partnerkeuze, intuïtie en een positieve instelling dan op condoomgebruik. In veel culturen ligt de keuze voor condoomgebruik uitsluitend bij de man.
- Het is van belang dat artsen vragen naar opvattingen over hiv, besmettingswegen en beschermingsmogelijkheden, gebruik van kruiden of andere middelen ter bescherming of genezing. Het werkt het beste als bij deze voorlichting landgenoten en/of een tolk worden betrokken.
- In veel landen is hiv-infectie een reden voor sociale uitsluiting.
- Ook in Nederland heerst bij veel migranten een taboe rond hiv, mede vanwege de angst voor hiv-stigma en de percepties en reacties van mensen uit de eigen culturele gemeenschap. Naast beperkte gezondheidsvaardigheden, belemmeringen in de toegang tot zorg en soms gebrek aan vertrouwen in Nederlandse zorgverleners, is dit mede een verklaring voor het feit dat in migrantengroepen de diagnose vaak laat wordt gesteld en medicatie nogal eens niet volgens voorschrift wordt ingenomen.
- MSM en vrouwen met een migratieachtergrond ervaren vaker drempels bij de toegang tot gezondheidszorg en blijken minder vaak op de hoogte van het bestaan van PrEP.
- Een (gemiddeld) lagere socio-economische status lijkt de oorzaak voor het vaker missen van afspraken onder patiënten met een migratieachtergrond.
Ongeveer 25% van de hiv-patiënten met een migratieachtergrond ervaart discriminatie in Nederland.
Wanneer testen:
- Vroegtijdige opsporing en snelle behandeling van hiv-infectie. Hier ligt een belangrijke rol voor de huisarts. Biedt risicogroepen laagdrempelig een hiv-test aan. Bij hiv wordt serologisch onderzoek verricht op antistoffen tegen hiv en het p24-antigeen (combotest).
- Hoog risicogroepen zijn:
- mannen die seks hebben met mannen (MSM)
- mensen afkomstig uit een hiv-endemisch gebied (1e en 2e generatie) (Subsahara Afrika en Zuid-Amerika)
- prostituees en prostituanten
- mensen met veel wisselende (onbeschermde) seksuele contacten
- intraveneuze drugsgebruikers
- partners (en kinderen) van mensen met hiv of mensen uit een hoog-risico-groep
- Ga bij patiënten uit een hoog-risico-groep het gesprek aan over hiv, het testen op hiv en vraag naar de opvattingen over hiv.
- Biedt ook een test aan bij klachten en symptomen passend bij hiv: zie 4. Kliniek hiv voor de symptomen bij acute hiv-infectie, latente fase en aids.
- Achtergronden over het testbeleid voor een hiv-verdachte patiënt in de huisartsenpraktijk staat in de NHG-standaard “Het SOA-consult”
Preventie: Preexpositieprofylaxe (PrEP)
- PrEP is een afkorting voor Pre Expositie Profylaxe. Het is een medicijn dat door huisarts of GGD kan worden voorgeschreven om zich extra tegen hiv te beschermen.
- Meest gebruikte en bewezen middelen: FTC en TDF.
- Het wordt geadviseerd bij patiënten met een verhoogd risico om hiv te krijgen.
- PrEP is alleen effectief als het goed wordt ingenomen, counseling is belangrijk.
- Doe voor start met PrEP een hiv-test, SOA-testen en test op Hepatitis C antistoffen, nierfunctie en urine op eiwit en glucose.
- Follow up: 3 maandelijks SOA-testen en hiv, 2x per jaar hepatitis C antistoffen of afwisselend ALAT/ hepatitis C antistoffen.
- Kijk voor interacties op hivdruginteractions.org. Vermijd NSAID’s.
- Inname schema’s: Dagelijks gebruik of (alleen bij MSM) rondom de seks (2 tabletten binnen 2 – 24 uur voor de seks, een tablet 24 uur na de seks en 48 uur na de seks).
- Zie de Nederlandse richtlijn voor PrEP voor meer informatie
Postexpositieprofylaxe (PEP)
Behandeling om een infectie met hiv te voorkomen na een prikaccident of bij onbeschermd contact met een partner met (zeer waarschijnlijk) hiv-infectie. Dit moet ook overwogen worden na seksueel misbruik. Er moet binnen 2 – 72 uur gestart worden met PEP, via een van de hiv-behandelcentra.
Rol van de huisarts na de diagnose:
- Een patiënt die seropositief is voor hiv verwijst de huisarts voor controle en eventuele behandeling naar één van de 24 hiv-behandelcentra. In afstemming met de behandelende specialist kan de huisarts, bij voldoende kennis en ervaring, een deel van deze zorg op zich nemen.
- De huisarts biedt begeleiding aan bij de verwerking en advies hoe het te vertellen aan familie of vrienden, en hoe in contact te komen met lotgenoten (Hiv vereniging). Omdat de huisarts vaak dichter bij de patiënt staat dan de specialist kan hij ook drempels bij toegang tot zorg identificeren en helpen aanpakken.
- Het bespreken van veilig vrijen, PrEP en het testen van (ex-)partners hoort ook bij de taak van de huisarts. Seksuele problemen komen veelvuldig voor onder mensen met hiv, mede door stigma en door de angst om anderen te infecteren.
- Bespreek hoe verticale transmissie te voorkomen door de juiste voorlichting en adviezen aan aanstaande hiv-positieve moeders.
- Los van de behandeling en controles in de 2e lijn kan de huisarts, net als bij andere chronische zieken, een belangrijke rol spelen in de psychosociale begeleiding (informatie, veilig vrijen, therapietrouw en mantelzorg).
- Zorg altijd voor een begrijpelijke uitleg en check door middel van de terugvraagmethode of je uitleg is begrepen.
- Gebruik Begrijp je lichaam – ter ondersteuning van je uitleg over seksualiteit en anticonceptie.
- Op zanzu.nl staat uitleg over hiv in verschillende talen
- Zanzu.nl: Informatie over hiv in verschillende talen
- SoaAids.nl
- Prepnu.nl : Toegankelijke informatie over PrEP
- Thuisarts.nl/hiv
- Begrijp je lichaam: seksualiteit en voortplanting
Achtergronden diagnostiek en behandeling
- Het SOA consult. NHG standaard december 2013
- LCI richtlijn HIV infectie.
- Diagnostiek en behandeling van seksueel overdraagbare aandoeningen (soa).
- NVHB richtlijn HIV 2011
- LCI Richtlijnen Seksaccidenten.
Overige literatuur en links
- UNaids.org factsheet
- RIVM: infectieziekten
- SoaAids.nl
- Migrant Health Guide
- UNAIDS.org
- HIVnet.org
- HIV Monitoring. HIV in Nederland: Statistieken voor 2020.
- Bil JP et al. Disparities in access to and use of HIV-related health services in the Netherlands by migrant status and sexual orientation: a cross-sectional study among people recently diagnosed with HIV infection. BMC Infectious Diseases, 2019. 19:906
- Donker G, Wolters I, Bergen J van. Huisartsen moeten risicogroepen testen op HIV. Huisarts en Wetenschap 2009 51(9)
- El-Karimy Elisabetta, Gras Mitzi, Varkevisser Corlien & Hoek Anneke van den. Risk perception and sexual relations among African migrants in Amsterdam. Medische Antropologie 13 (2) 2001
- Fakoya I, Reynolds R, Caswell G, Shiripenda I. Barriers to HIV testing for migrant black Africans in Western Europe. HIV Medicine, 2008. 9 (Suppl. 2), 23-25
- Staritsky LE et al. Sexually Transmitted Infections in the Netherlands in 2020. RIVM National Institute for Public Health and the Environment. 2020. RIVM report.
- Broek IVF van den, Verhey RA, Dijk CE van, Koedijk FDH, Sande MAB van der, Bergen JEAM van. Trends in Sexually Transmitted Infections in the Netherlands, combining surveillance data from General Practitioners and Sexally Transmitted Infections Centers. BMC Family Practice 2010:11;39
- Berk G van de et al. Geen HIV test verricht: een gemiste kans. Ned Tijdschr Geneesk 2007: 151 (48): 2648-50
hiv, aids, retrovirale therapie, PrEP, PEP